RIVM trekt onterechte conclusies over oversterfte
Kan een onderzoek naar het effect van een vaccin dat (zeg maar hypothetisch) een grótere kans op sterfte ongeacht doodsoorzaak geeft, de schijn wekken dat het de kans op die sterfte juist verkleint als je niet corrigeert voor het bekende ‘healthy vaccinee effect’? Een cruciale vraag. Met verstrekkende gevolgen.
De claim van het RIVM (figuur 1) was helder: de vaccins zouden de kans op overlijden, ongeacht de doodsoorzaak, hebben verkleind.
De RIVM onderzoekers waren in hun onderzoek (figuur 2) echter veel genuanceerder dan de RIVM communicatie op X deed vermoeden. Ze verbaasden zich over een 50% risicoreductie bij een uitkomst waar het vaccin niet eens voor ontworpen was en schreven dat resultaat dan ook toe aan het bovengenoemde ‘healthy vaccinee effect’.
In veel RIVM en CBS communicatie en in de krant werd dit effect echter genegeerd, maar het is cruciaal.
Het "healthy vaccinee effect" betekent dat mensen met een gezonde levensstijl sneller een vaccin nemen en dat mensen met een korte levensverwachting of een ongezonde levensstijl een vaccin sneller zullen laten staan of niet eens halen.
In het bovenstaande diagram (figuur 3) staat hoe "health" de keuze of de gelegenheid voor de "treatment" beïnvloedt. Als je niet voor deze "health" factor corrigeert, weet je ook niet in hoeverre deze factor het waargenomen effect van de "treatment", hier vaccinatie, beïnvloedt. En dat kan tot onjuiste (over)waardering van het "treatment" effect leiden, zoals de RIVM onderzoekers in de studie ook vaststellen. Of - en dat is thans niet uit te sluiten - zelfs tot een volstrekt omgekeerde interpretatie van het effect van de “treatment”.
Het healthy vaccinee effect in de praktijk
Laat me het uitleggen met een simpel voorbeeld. Stel, je hebt een populatie waarin je het effect van een “treatment” (bijvoorbeeld een vaccinatie) wil vaststellen. In deze populatie is niet iedereen gelijk, maar zijn meerdere gezondheidsniveaus te onderscheiden. In dit voorbeeld is gebruikgemaakt van de ASA-classificatie die ook door anesthesisten voor de voorbereiding van operaties wordt gebruikt. ASA-1 staat voor ‘gezond’ en ASA-4 voor ‘ongezond en korte levensverwachting’, ASA-2 en ASA-3 zijn de tussenliggende groepen.
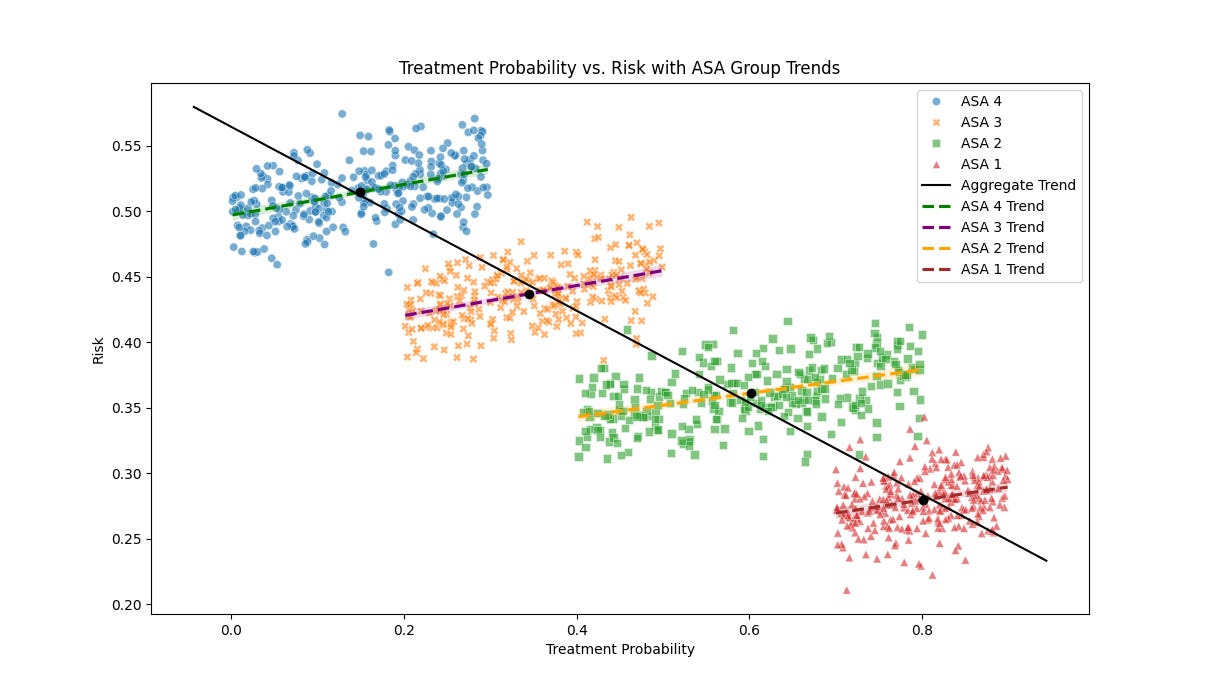
In de onderstaande grafiek (figuur 4), staat op de x-as de kans op het nemen van een vaccin en op de y-as het risico (op b.v. sterfte). In geaggregeerde vorm, dus als je de classificaties wegdenkt en het totaal bekijkt, zie je een neerwaartse trend: van linksboven naar rechtsonder. Een associatie van vaccinatie met een verlaging van het risico zou zo kunnen worden gesuggereerd.
Maar is die associatie terecht?
Het is namelijk niet uitgesloten dat als je wél corrigeert voor gezondheidsstatus (de ASA classificatie in dit voorbeeld) en dus voor het bijbehorende "healthy vaccinee effect", je in de gedifferentieerde groepen ziet dat vaccinatie juist met een hógere kans op sterfte is geassocieerd. De trendlijnen zijn dan juist stijgend, zoals in de bovengenoemde grafiek per ASA-groep staat afgebeeld. Dat hoeft niet zo te zijn, maar als het wél zo is, dan zie je dat in de methodiek met geaggregeerde data voor wat betreft de gezondheidsstatus – de methodiek die het RIVM heeft toegepast – dus niet terug.
Als je niet corrigeert voor het z.g. "healthy vaccinee effect", weet je ook niet of je per ongeluk camoufleert voor een averechts effect dat alleen zichtbaar wordt als je dat wel had gedaan.
De overhaaste en ambitieuze claims die de PR-afdelingen van het CBS en het RIVM hebben rondgestuurd (figuur 1), met name dat de vaccinatie de kans op sterfte ongeacht doodsoorzaak vermindert, hebben geen basis in het RIVM onderzoek en houden dan ook geen stand. Het onderzoek voldoet niet aan de minimale voorwaarden van een causaal onderzoek en dergelijke causale claims zijn dan ook volstrekt ongepast.
Gelet op het bovenstaande is het dus nog steeds niet uit te sluiten dat de vaccinatiecampagne een bijdrage zou kunnen hebben geleverd aan de oversterfte.
Het RIVM rapport is hier te lezen